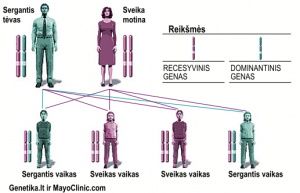
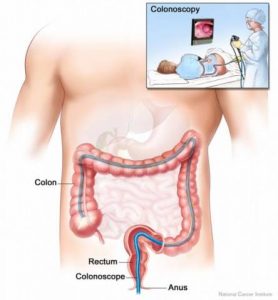
Lynčo (Lynch’o) sindromas (LS) yra paveldima būklė, kuri padidina storojo žarnyno ir kai kurių kitų organų vėžinių ligų atsiradimo tikimybę. Lynčo sindromas (LS) pavadintas pagal jį aprašiusio gydytojo pavardę, anksčiau šis sindromas dar buvo žinomas kaip paveldimas nepolipozinis storosios žarnos vėžio sindromas (angl. hereditary nonpolyposis colorectal cancer (HNPCC)). Iki 5% visų storosios žarnos onkologinių ligų yra dėl LS (t.y. apie 5 iš 100 storosios žarnos vėžio atvejų); tai yra dažniausias paveldimas žarnyno vėžio sindromas (kita retesnė paveldima būklė yra šeiminė adenominė polipozė).
Šeimose, kuriose yra sergančių LS, paprastai storosios žarnos vėžys pasireiškia dažniau ir jaunesniame amžiuje. LS turinčios moteris taip pat turi padidėjusią gimdos (endometro) vėžio riziką. Gali būti šiek tiek padidėjusi ir kiaušidžių, skrandžio, kasos, tulžies latakų ir šlapimo pūslės navikų rizika. Žinant individualią onkologinių ligų riziką ir tikslingai vykdant patikrą (stebėseną) galima išvengti kai kurių ligų, o taip pat jas diagnozuoti anksčiau, kuomet ligas galima lengviau išgydyti.